
Bromuro de Rocuronio vs Succinilcolina en paciente pediátrico
La estructura y funcionamiento del cuerpo de recién nacidos y niños pequeños difieren significativamente de los adultos, presentando retos particulares en el campo de la anestesiología. Un aspecto crítico de preocupación es el manejo de las vías respiratorias. Estas pueden categorizarse en tres tipos: "normales", "normales pero comprometidas" y "con anomalías preexistentes". La probabilidad de enfrentarse a dificultades inesperadas con las vías respiratorias es mayor en la población infantil que en la adulta, debido a las diferencias anatómicas, la complejidad en la evaluación de estas vías y la presencia de malformaciones de nacimiento. El proceso de asegurar una vía respiratoria adecuada en niños durante procedimientos quirúrgicos representa un desafío considerable para los anestesiólogos. El uso de succinilcolina se destaca como el medicamento preferido por los especialistas, siendo considerado el método de elección para la intubación traqueal en situaciones difíciles. Como alternativa, la intubación de secuencia rápida controlada sin la aplicación de presión cricoidea ofrece un método seguro para el manejo de vías respiratorias complicadas en pacientes pediátricos (1/4).
"
El análisis de 6.373 pacientes que recibieron neostigmina para contrarrestar el efecto del bloqueo neuromuscular después del uso de rocuronio vs el grupo de control que lo conformaron 6.272 pacientes”.
La razón principal de la popularidad de la succinilcolina radica en su capacidad para establecer rápidamente condiciones favorables para la intubación, lo cual mejora la seguridad al permitir el establecimiento temprano de la vía aérea del paciente y, por ende, reducir el riesgo de aspiración.
Aunque la succinilcolina tiene un inicio de acción rápido y excelentes propiedades para la intubación, puede tener ciertos efectos adversos potencialmente peligrosos que varían desde molestias leves en el paciente (debido a mialgia postoperatoria) hasta la posibilidad de ocurrencias fatales como arritmias e hipertermia maligna. Hay informes de casos raros pero potencialmente mortales de hiperpirexia maligna, hiperkalemia y paros cardíacos en niños con distrofia muscular no diagnosticada. Está contraindicada en pacientes con quemaduras graves, lesiones por aplastamiento, infecciones abdominales severas, síndromes de denervación, lesiones de la médula espinal y aquellos con antecedentes de hipertermia maligna o reacción alérgica a ella. Por lo tanto, la Administración de Alimentos y Medicamentos (FDA) de los Estados Unidos recomienda que el uso de succinilcolina en niños se reserve para la intubación de emergencia y casos en los que sea necesario asegurar la vía aérea de manera inmediata (5/6).
El estudio “Risk factors for administration of additional reversal following neuromuscular blockade with rocuronium in children: A retrospective case–control study” de Vishneski (2022), clasifico los tipos de procedimientos quirúrgicos en cuatro grupos principales: otorrinolaringología (ENT), cirugía general, cirugía ortopédica y otros. Se registró la dosis inicial de neostigmina, la cual se clasificó en dos grupos: menor de 0,05 mg/kg o igual o superior a 0,05 mg/kg. Se analizaron otras variables, incluyendo la dosis total acumulada de rocuronio en mg/kg/hora, el tiempo transcurrido entre la última dosis de rocuronio y la administración de neostigmina, la administración de más de una dosis de rocuronio durante el procedimiento, la duración de la anestesia, y la concentración alta del agente anestésico inhalado al final de la exhalación, definida como una concentración de sevoflurano >0,4%, isoflurano >0,3% o desflurano >1,5% (7).
El análisis de 6.373 pacientes que recibieron neostigmina para contrarrestar el efecto del bloqueo neuromuscular después del uso de rocuronio vs el grupo de control que lo conformaron 6.272 pacientes.
Observamos que la tasa de recuperación tardía, es decir, un tiempo de recuperación mayor a 20 minutos, fue del 13% (13 de 101 pacientes) en el grupo que necesitó dosis adicionales de reversión. Esto se compara con una tasa de recuperación tardía del 6,22% (390 de 6.272 pacientes) en el grupo de control, lo que representa una diferencia significativa de 6,78%.
El análisis también determinó que el tiempo óptimo entre la última dosis de rocuronio y la primera dosis de neostigmina, así como la dosis total acumulada de rocuronio que maximiza la precisión del diagnóstico, fueron de 28 minutos y 0,45 mg/kg/hora, respectivamente. De los pacientes que requirieron dosis adicionales de reversión, el 11% (11 de 101) las recibió después de la extubación. Solo en un caso se documentó el razonamiento clínico para la administración de una dosis adicional de reversión, donde se indicó que, a pesar de que el paciente mostraba 4/4 respuestas en el test de estímulo de tren de cuatro antes de la extubación.
No se encontró una sobrerrepresentación significativa de ningún anestesiólogo en particular, ni en el grupo de control ni en el grupo con resultados primarios.
El hallazgo principal de este estudio retrospectivo de casos y controles es que, aunque la administración de reversión adicional y bloqueo neuromuscular residual clínicamente significativo es poco común, ocurre. La prevalencia del resultado primario en este estudio es suficiente para que el médico tenga conocimiento de los factores de riesgo específicos asociados con la necesidad de una reversión adicional cuando se usa neostigmina. Además, estos resultados sugieren que si el médico decide proceder con neostigmina en situaciones con mayor riesgo de reversión inadecuada, probablemente debería usar al menos 0,05 mg kg-1. Estas consideraciones pueden ser especialmente importantes en situaciones en las que el paciente puede tener un mayor riesgo de sufrir eventos adversos respiratorios perioperatorios como resultado de factores subyacentes del paciente, incluidas comorbilidades, acumulación de deuda metabólica o ubicación y tipo de procedimiento.
En el análisis univariado, edad, aumento de peso, extremos de peso, estado de caso de emergencia, raza afroamericana, intervalo entre la última dosis de rocuronio y la administración reversa <28 min, dosis acumulada total de rocuronio >0,45 mg kg −1 hr −1 y el valor del recuento TOF = 0 se asociaron significativamente con la administración de reversión adicional. En la Figura 2 se muestra un histograma que incorpora la raza afroamericana y el tiempo entre la última dosis de rocuronio y neostigmina. A medida que aumentó el tiempo transcurrido desde la última dosis de rocuronio, aumentó la proporción de pacientes afroamericanos en el grupo de pacientes que recibieron reversión adicional.
Figura 2
Factores de riesgo para la administración de reversión adicional después del bloqueo neuromuscular con rocuronio en niños: Un estudio retrospectivo de casos y controles.
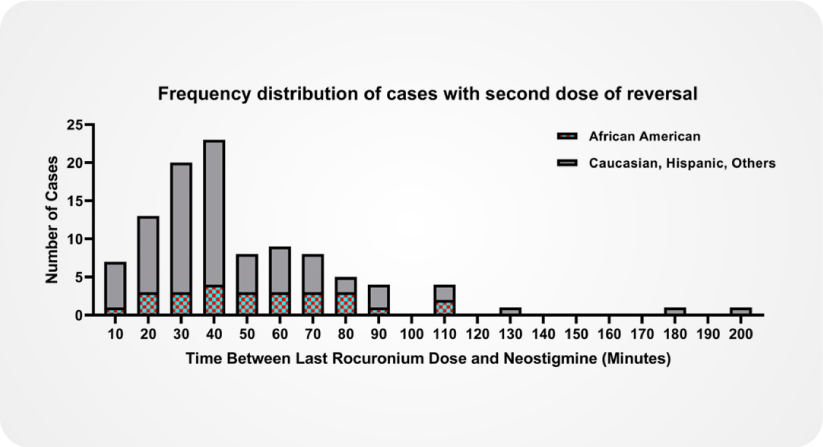
Pediatric Anesthesia, Volume: 32, Issue: 8, Pages: 916-925, First published: 19 April 2022, DOI: (10.1111/pan.14463) Histograma de casos que requieren más de una dosis de reversión desglosado por raza afroamericana y todos los demás pacientes en función del tiempo desde la última dosis de rocuronio
Nos sorprendió que 28 minutos fuera el intervalo de tiempo entre el relajante y la reversión con neostigmina que colocara al paciente potencialmente en mayor riesgo de administración de reversión adicional. Inicialmente supusimos que podría ser significativamente más corto. Curiosamente, la dosis acumulativa de rocuronio asociada con la administración adicional de reversión del bloqueo neuromuscular fue bastante baja. Generalmente, la mayoría de los médicos no piensan en términos de una dosis acumulativa de relajante, ya que a menudo ajustan la dosis para lograr el efecto utilizando la monitorización “train-of-four” (TOF) para guiar la administración.
Curiosamente, también se descubrió que el seguimiento del TOF estaba asociado con la necesidad de una reversión adicional. Sin embargo, consideramos que esto probablemente esté relacionado con un sesgo de selección porque los médicos a quienes les preocupa haber administrado demasiado relajante o no haber tenido el tiempo adecuado para que desaparezca el efecto del relajante, pueden ser más propensos a aplicar un TOF cualitativo. monitor para intentar evaluar la profundidad del bloqueo neuromuscular y asegurarse aún más de que el paciente está en una buena posición para revertirlo con neostigmina. Además, sabemos que el uso de la monitorización cualitativa del TOF por parte de los anestesistas pediátricos es, en el mejor de los casos, aleatorio y esto se refleja en la menor utilización en el grupo de control.
Conclusión
Los factores de riesgo asociados con la administración de reversión adicional incluyeron tiempo < 28 min desde la última dosis de rocuronio hasta la dosis inicial de neostigmina, dosis acumulada de rocuronio > 0,45 mg kg -1 h -1, dosis inicial de neostigmina <0,05 mg kg -1, y raza afroamericana.
Referencias
- Schmidt AR, Weiss M, Engelhardt T: The paediatric airway: basic principles and current developments . Eur J Anaesthesiol. 2014, 31:293-299. 10.1097/EJA.0000000000000023.
- Amaha E, Haddis L, Aweke S, Fenta E: The prevalence of difficult airway and its associated factors in pediatric patients who underwent surgery under general anesthesia: an observational study. SAGE Open Med. 2021, 9:10.1177/20503121211052436
- Lee C: Goodbye suxamethonium!. Anaesthesia. 2009, 64:73-81. 10.1111/j.1365-2044.2008.05873.x
- Newton R, Hack H: Place of rapid sequence induction in paediatric anaesthesia . BJA Educ. 2016, 16:120-123.10.1093/bjaceaccp/mkv024
- Rosenberg H, Gronert GA: Intractable cardiac arrest in children given succinylcholine . Anesthesiology. 1992, 77:1054. 10.1097/00000542-199211000-00040
- Parasa M, Vemuri NN, Shaik MS: Comparison of equipotent doses of rocuronium and vecuronium . Anesth Essays Res. 2015, 9:88-91. 10.4103/0259-1162.150676
- Vishneski, S. R., Saha, A. K., Fram, M. R., Templeton, L. B., Lee, L. K., Ririe, D. G., ... & Templeton, T. W. (2022). Risk factors for administration of additional reversal following neuromuscular blockade with rocuronium in children: A retrospective case–control study. Pediatric Anesthesia, 32(8), 916-925.
- Suri Y, Lamba NS, Krishna R: Neuromuscular blockade and intubation conditions of the single bolus dose (2xED90) of rocuronium bromide. Med J Armed Forces India. 2000, 56:10-12. 10.1016/S0377-1237(17)30080- 1
- Cheng CA, Aun CS, Gin T: Comparison of rocuronium and suxamethonium for rapid tracheal intubation in children. Paediatr Anaesth. 2002, 12:140-145. 10.1046/j.1460-9592.2002.00771.x
- Barve M, Sharma R: Comparison of intubating conditions and time course of action of rocuronium bromide and succinylcholine in paediatric patients. Indian J Anaesth. 2002, 46:465-468.
- Stoddart PA, Mather SJ: Onset of neuromuscular blockade and intubating conditions one minute after the administration of rocuronium in children. Paediatr Anaesth. 1998, 8:37-40. 10.1046/j.1460 9592.1998.00719.x
- Li G, Cheng L, Wang J: Comparison of rocuronium with succinylcholine for rapid sequence induction intubation in the emergency department: a retrospective study at a single center in China. Med Sci Monit. 2021, 27:e928462. 10.12659/MSM.928462
- Tran DT, Newton EK, Mount VA, Lee JS, Mansour C, Wells GA, Perry JJ: Rocuronium vs. succinylcholine for rapid sequence intubation: a Cochrane systematic review. Anaesthesia. 2017, 72:765-777.10.1111/anae.13903
- Kumar R, Kumari R,Kumar A: Rocuronium versus succinylcholine: a clinical comparison of two muscle relaxants for rapid sequence induction of anaesthesia. Int J Adv Med. 2016, 3:596-601. 10.18203/2349- 3933.ijam20162501
- Wahid F, Hussain S, Rehman F, et al.: Comparison of Rocuronium and Succinylcholine for Rapid Sequence Induction in patients undergoing surgery under General Anaesthesia. J Rawalpindi Med Coll. 2020, 24:134- 138. 10.37939/jrmc.v24i2.1258
- April MD, Arana A, Pallin DJ, et al.: Emergency department intubation success with succinylcholine versus rocuronium: a National Emergency Airway Registry Study. Ann Emerg Med. 2018, 72:645-653.10.1016/j.annemergmed.2018.03.042
- Levin NM, Fix ML, April MD, Arana AA, Brown CA 3rd: The association of rocuronium dosing and first- attempt intubation success in adult emergency department patients. Can J Emerg Med. 2021, 23:518-527.10.1007/s43678-021-00119-6
- Tang L, Zhao X, Li S, Huang L, Li J, Chen L, Huang S: Impact of succinylcholine vs. Rocuronium on apnea duration for rapid sequence induction: a prospective cohort study. Front Med (Lausanne). 2022, 9:717477.10.3389/fmed.2022.717477
- Makhija N, Saxena N, Kiran U, Choudhury M: Haemodynamiceffects and intubating conditions following rocuronium and its combination with vecuronium or pancuronium in elective paediatric cardiac patients. Indian J Anaesth. 2006, 50:295-299.





















